Co widzimy na ekranie – jak USG ratuje zdrowie w ginekologii i położnictwie
Badania ultrasonograficzne, potocznie zwane USG, to jedno z najbardziej wszechstronnych i bezpiecznych narzędzi diagnostycznych w medycynie. W ginekologii i położnictwie odgrywają one kluczową rolę, umożliwiając lekarzom nieinwazyjne spojrzenie na narządy rodne kobiety oraz rozwój płodu. Dzięki falom ultradźwiękowym, które odbijają się od tkanek i tworzą obraz na ekranie, USG pozwala na wczesne wykrywanie anomalii, monitorowanie ciąży i rozwiązywanie problemów zdrowotnych bez ryzyka dla pacjentki. W tym artykule przyjrzymy się bliżej celom i znaczeniu różnych rodzajów USG, momentom ich wykonywania w ciąży oraz ich zastosowaniu w diagnostyce ginekologicznej. Zrozumienie tych badań pomaga docenić, jak technologia ta staje się prawdziwym ratunkiem dla zdrowia matki i dziecka.
Cel i znaczenie badań ultrasonograficznych w ginekologii i położnictwie
Ultrasonografia opiera się na emisji fal dźwiękowych o wysokiej częstotliwości, które penetrują ciało i odbijają się od różnych struktur, tworząc obraz w czasie rzeczywistym. W ginekologii i położnictwie jej głównym celem jest ocena stanu narządów miednicy mniejszej, takich jak macica, jajniki, jajowody i pęcherz moczowy, a także monitorowanie rozwoju płodu. To narzędzie jest całkowicie bezpieczne – nie emituje promieniowania jonizującego, jak w przypadku rentgena czy tomografii komputerowej, co czyni je idealnym dla kobiet w ciąży.
Znaczenie USG w tej dziedzinie jest ogromne. Pozwala na wczesne rozpoznanie patologii, co może uratować życie lub zapobiec powikłaniom. Na przykład, w ciąży umożliwia ocenę biometrii płodu, co obejmuje mierzenie obwodu głowy, brzucha i długości kości udowej, a także sprawdzanie akcji serca. W ginekologii pomaga w diagnozowaniu stanów zapalnych, torbieli czy nowotworów. Badanie jest szybkie, bezbolesne i nie wymaga specjalnego przygotowania, choć w niektórych przypadkach pacjentka powinna mieć wypełniony pęcherz. Lekarze ginekolodzy i położnicy, często posiadający specjalizację w ultrasonografii, interpretują obrazy, łącząc je z wywiadem klinicznym i innymi badaniami.
Dzięki USG możliwe jest nie tylko leczenie, ale też profilaktyka. Wczesne wykrycie ektopowej ciąży – czyli ciąży pozamacicznej – zapobiega pęknięciu jajowodu, co mogłoby być śmiertelne. Podobnie, monitorowanie owulacji wspiera leczenie niepłodności. W erze nowoczesnej medycyny USG ewoluowało od prostych obrazów 2D do zaawansowanych technik, które dają trójwymiarowe wizualizacje, zbliżając rodziców do ich nienarodzonego dziecka.
Rodzaje badań ultrasonograficznych i ich specyfika
Istnieje kilka rodzajów USG stosowanych w ginekologii i położnictwie, z których każdy ma swoje unikalne zastosowanie. Najczęściej spotykane to USG przezpochwowe i przezbrzuszne, a także zaawansowane warianty jak 3D i 4D.
USG przezpochwowe, zwane też endovaginalnym, polega na wprowadzeniu sondy do pochwy, co pozwala na uzyskanie bardzo szczegółowego obrazu narządów miednicy. Jest szczególnie przydatne u kobiet niebędących w ciąży lub we wczesnych jej stadiach, gdy macica jest jeszcze mała. Ta metoda daje wyższą rozdzielczość niż przezbrzuszna, umożliwiając ocenę grubości endometrium, obecności polipów czy zmian w jajnikach. Celowo stosuje się ją w diagnostyce niepłodności, bólów miednicy czy krwawień nieregularnych, ponieważ fale ultradźwiękowe nie są blokowane przez tkankę tłuszczową brzucha.
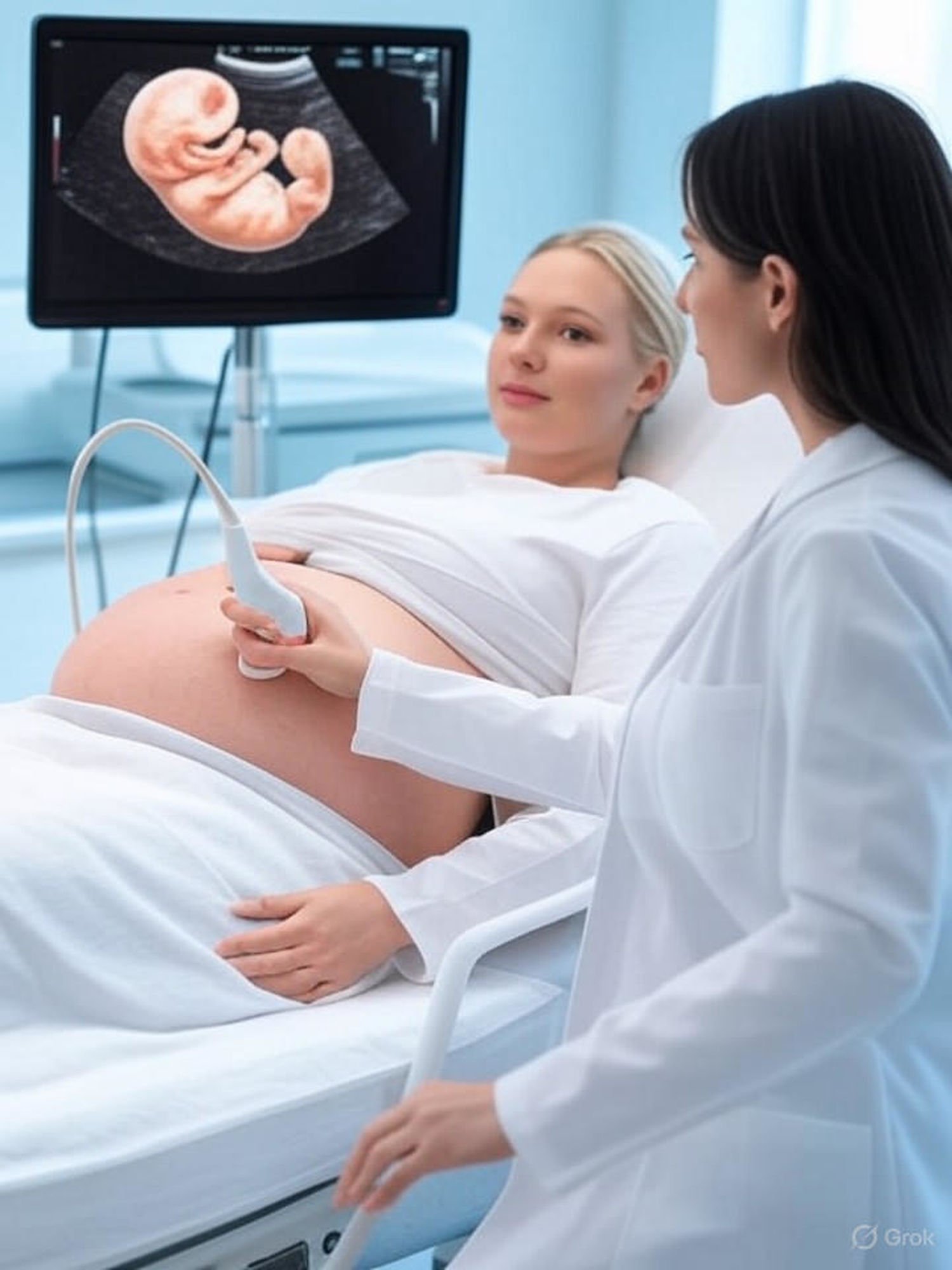
Z kolei USG przezbrzuszne wykonuje się na powierzchni brzucha, z sondą przykładaną do skóry po nałożeniu żelu. Jest to standardowa metoda w ciąży, gdy obraz musi obejmować cały płód. Pozwala ocenić łożysko, ilość płynu owodniowego i pozycję dziecka. Wymaga wypełnionego pęcherza, który działa jak akustyczne okno, poprawiając widoczność.
Nowoczesne techniki, takie jak USG 3D i 4D, dodają wymiar wizualny. USG 3D tworzy trójwymiarowy model struktur, co jest nieocenione w ocenie wad wrodzonych, np. rozszczepu wargi czy kręgosłupa. USG 4D to dynamiczna wersja 3D, pokazująca ruchy płodu w czasie rzeczywistym, co pomaga w emocjonalnym bondingu rodziców z dzieckiem. Te metody są droższe i wymagają specjalistycznego sprzętu, ale ich znaczenie rośnie w prenatalnej diagnostyce genetycznej. Inne warianty, jak USG Doppler, mierzą przepływ krwi w naczyniach łożyska czy pępowiny, wykrywając niedotlenienie płodu.
Wybór rodzaju USG zależy od wskazań klinicznych. Na przykład, w podejrzeniu raka jajnika łączy się USG przezpochwowe z Dopplerem, by ocenić unaczynienie guza. Te badania nie tylko diagnozują, ale też monitorują terapię, np. skuteczność leczenia hormonalnego endometriozy.
USG w różnych momentach ciąży – kiedy i co ocenia
Badania USG są integralną częścią opieki prenatalnej i wykonywane w kluczowych momentach ciąży, zgodnie z zaleceniami Polskiego Towarzystwa Ginekologów i Położników. Pierwsze USG, zazwyczaj przezpochwowe, przeprowadza się między 5. a 8. tygodniem ciąży, by potwierdzić ciążę wewnątrzmaciczną, ocenić liczbę zarodków i wykryć ektopową ciążę. W tym okresie mierzy się długość CRL (crown-rump length) – odległość od czubka głowy do końca tułowia – co pozwala oszacować wiek ciążowy z dokładnością do kilku dni. Lekarz sprawdza też bijące serce płodu, co uspokaja pacjentkę.
Między 11. a 14. tygodniem następuje USG genetyczne, często w technice 2D lub 3D, skupiające się na testach przesiewowych na aberracje chromosomowe, jak zespół Downa. Ocenia się przezierność karku (NT), kości nosowej i przepływy w przewodzie tętniczym. To badanie ma wysoką wartość predykcyjną i może prowadzić do dalszych testów inwazyjnych, jak amniopunkcja.
Standardowe USG II trymestru, ok. 20. tygodnia, to najbardziej szczegółowe – trwa nawet 30-45 minut. Przezbrzuszne, pozwala na pełną biometrię płodu: wymiary, wagę szacunkową, anatomię serca, nerek i układu nerwowego. Wykrywa wady letalne, jak anencefalia, i ocenia łożysko pod kątem przedwczesnego odklejenia. Doppler sprawdza krążenie, a 4D może pokazać ruchy dziecka.
W III trymestrze, między 28. a 32. tygodniem, USG monitoruje wzrost płodu, ilość płynu owodniowego (indeks AFI) i pozycję (główka czy pośladkowa). Końcowe badanie przed porodem, ok. 36-40. tygodnia, potwierdza dojrzałość płuc i brak zagrożeń. W ciążach wysokiego ryzyka, np. z cukrzycą ciążową, USG powtarza się częściej, by śledzić opóźniony wzrost (IUGR) czy makrosomię.
Te badania nie tylko zapewniają bezpieczeństwo, ale też edukują rodziców, pokazując rozwój dziecka na ekranie.
USG w diagnostyce problemów ginekologicznych – co pozwala ocenić
Poza ciążą USG jest podstawą diagnostyki ginekologicznej, umożliwiając szybką ocenę wielu schorzeń. W przypadkach krwawień macicznych czy bólów, przezpochwowe USG mierzy grubość endometrium – powyżej 5 mm po menopauzie sugeruje hiperplazję lub raka. Pozwala też wykryć mięśniaki macicy (leiomyoma), oceniając ich rozmiar, liczbę i lokalizację, co wpływa na wybór leczenia: farmakologicznego czy chirurgicznego.
W niepłodności USG monitoruje owulację, oceniając dominujący pęcherzyk Graafa w jajniku i rezervę jajeczkową poprzez liczbę antralnych pęcherzyków. W endometriozie, chorobie zapalnej błony śluzowej macicy, USG Doppler pokazuje adhezje i torbiele endometrialne (torbiele czekoladowe). Przy podejrzeniu torbieli jajnikowych badanie klasyfikuje je jako czynnościowe (benigne) czy złośliwe, mierząc echogeniczność i septa.
USG jest kluczowe w zapaleniu przydatków (salpingo-oophoritis), wykrywając obrzęk jajowodów i płyn w zatoce Douglasa. W onkologii ginekologicznej, jak rak szyjki macicy, łączy się je z kolposkopią, by ocenić naciekanie tkanek. Zaawansowane techniki, jak elastografia USG, mierzą twardość tkanek, pomagając różnicować guzy złośliwe od łagodnych.
W nagłych przypadkach, np. zespole policystycznych jajników (PCOS), USG pokazuje liczne małe pęcherzyki wokół jajnika, co wspiera diagnozę i leczenie. Badanie to minimalizuje potrzebę inwazyjnych procedur, oferując precyzyjne dane do planowania terapii. Dzięki temu USG nie tylko ratuje zdrowie, ale też poprawia jakość życia pacjentek, umożliwiając wczesną interwencję.
Artykuł informacyjny stworzony z pomocą sztucznej inteligencji (AI) może zawierać błędy i przekłamania. Jeśli potrzebujesz porady lekarskiej – skonsultuj się z odpowiednim lekarzem lub specjalistą.
Tematyka: Zdrowie Intymne Kobiety
Ilustracja poglądowa (AI)
Semi-realistic medical illustration in an infographic style, safe for all audiences, without nudity: of a pregnant woman lying on an examination table in a well-lit gynecological office, with a doctor holding an ultrasound probe on her abdomen. The woman appears calm and is dressed in a medical gown. The doctor, wearing a white lab coat, is focused on the ultrasound screen beside them, which clearly displays a 3D image of a fetus with visible details of the head, hands, and a beating heart. The background includes subtle ultrasound wave patterns and a schematic of pelvic organs, maintaining a professional and educational atmosphere. The room features soft, natural lighting and light pastel wall colors, creating a serene and safe environment without any distracting elements. IMAGE STYLE: Safe for all audiences, without nudity. Use a warm color palette of deep orange, deep purple, deep red, grays, and a touch of pink for a woman feel. The background should be blurred and minimalistic. The mood should be gentle, warm, friendly, aimed at women.
Ilustracja medyczna przedstawiająca kobietę w ciąży leżącą na łóżku badawczym w gabinecie ginekologicznym, z lekarzem-położnikiem trzymającym sondę USG przezbrzuszną na jej brzuchu, obok ekran monitora ultrasonograficznego wyświetlający trójwymiarowy (3D) obraz rozwijającego się płodu z widocznymi detalami takimi jak główka, rączki i bicie serca, w tle delikatne elementy fal ultradźwiękowych i schemat narządów miednicy, styl realistyczny, profesjonalny i edukacyjny, jasne kolory, skupienie na bezpieczeństwie i nowoczesnej technologii medycznej.